De la veruci la cancer. Ce sunt papiloamele și de ce sunt periculoase?
Virusul papiloma (papillomavirus uman - HPV) este o boală cauzată de o infecție virală care afectează pielea și mucoasele.
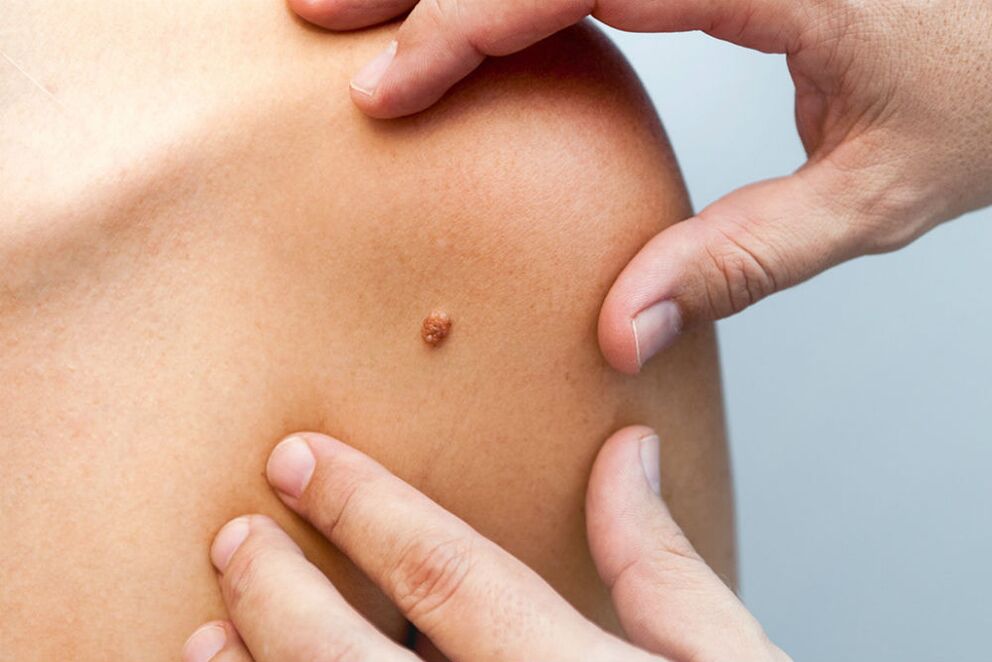
Virusul se manifestă sub formă de veruci, papiloame, condiloame de diferite forme. Tumora este formată din noduli și seamănă cu inflorescențe de conopidă sau faguri de cocos. Papilomul cutanat poate fi atât mic (nu mai mult de 1 mm), cât și destul de mare (până la 2 cm). La începutul dezvoltării sale, formațiunea are culoarea cărnii, dar în timp capătă o tentă maronie. Cel mai adesea, verucile apar pe gât, în pliurile inghinale, axile, coate, genunchi, cap și în jurul ochilor. De asemenea, creșterile pot fi în locuri neobservate, de exemplu, pe colul uterin, în vagin, pe organele genitale externe.
Clasificare
Această boală este cunoscută încă din Grecia antică. Până în prezent, statisticile spun că doar 1 din 10 persoane nu este purtătoare de niciun tip de HPV.
Pentru a determina ce tip de virus aveți, trebuie să consultați un medic și să treceți testele necesare.
Modalități de infectare
Papilomavirusul are nevoie de condiții speciale pentru a se infiltra în organism. Infecția apare de la o persoană la alta prin contact direct. Cel mai mare pericol de transmitere este prin contactul sexual, deoarece mediul alcalin este benefic pentru virus și există adesea microfisuri pe organele genitale.
În viața de zi cu zi, este mai dificil să te infectezi cu papiloma virus, dar există riscul transmiterii virusului dacă bolnavii și cei sănătoși folosesc același prosop de baie și prosop. Dacă cineva din familie este bolnav de HPV, atunci trebuie respectate întotdeauna igiena personală și măsurile de precauție.
Singura manifestare a papilomavirusului sunt verucile genitale și papulele plate, deși este posibil să nu existe manifestări vizibile ale virusului.
Factori de risc
Ce să faci dacă. . .
. . . dacă ați deteriorat sau smuls accidental tumora, tratați rana cu un antiseptic (verde strălucitor, soluție de alcool). În primele 2-3 zile, nu o deranjați cu procedurile de apă și nu o acoperiți cu o bandă.
. . . dacă creșterea sângerează, doare, a crescut în dimensiune - trebuie să căutați urgent ajutor de la un specialist.
Virusul papiloma uman este un factor de risc pentru dezvoltarea cancerului. În primul rând - cancer de col uterin, precum și organele genitale externe.
Dar infecția cu papilom nu duce neapărat la cancer. Există viruși cu risc oncogen scăzut - acestea sunt subtipurile 6, 11, 42, 43, 44 (mai des apar sub formă de excrescențe ascuțite - veruci genitale). Subtipurile 16, 18, 31, 33 - au un risc oncogen mare, formează papule plate - veruci. Dar de la infecție până la degenerarea malignă a celulelor, durează, în medie, 10-20 de ani.
Fumatul, alcoolul, obezitatea, tulburările hormonale care reduc imunitatea pot accelera procesul patologic. Uneori, un virus care a fost latent în organism de ani de zile se poate trezi brusc din somn.
Papilomul este împins la modificări distructive de infecțiile cu transmitere sexuală: citomegalovirus, herpes genital, chlamydia, sifilis, gonoree, tricomoniază.
De asemenea, inexactitatea banala poate deveni un factor de risc. Papiloamele de la axilă, pe gât și pe față sunt adesea rănite, după care sângerează și se pot inflama.
Traumele frecvente ale papilomului pot contribui la degenerarea acestuia într-o tumoare malignă.
Dacă aveți papiloame mari pe corp pe care le atingeți adesea, aceasta este o indicație directă pentru îndepărtarea lor.
Importanța și eficacitatea vaccinării
Vaccinarea împotriva papilomavirusului este importantă pentru a preveni cancerul și verucile genitale la bărbați și femei. De asemenea, vaccinurile previn afecțiunile precanceroase.
Vaccinarea împotriva papilomavirusului reduce riscul apariției diferitelor boli:
- Cancer cervical- Vaccinul special 4 reduce riscul de îmbolnăvire cu aproximativ 70%, iar vaccinul 9, aprobat pentru utilizare în Israel din anul universitar 5780 (2019 - 2020), poate reduce riscul de îmbolnăvire cu aproximativ 90%.
- Cancer vaginal– reduce riscul de îmbolnăvire cu aproximativ 96%.
- Cancer al penisului– reduce riscul de îmbolnăvire cu aproximativ 99%.
- Cancer rectal- reduce riscul de îmbolnăvire cu aproximativ 77%.
- Negi pe organele genitaleÎn Australia, în rândul fetelor sub 21 de ani, vaccinul a redus incidența cu aproximativ 92%, iar în rândul băieților cu vârsta cuprinsă între 16 și 26 de ani cu aproximativ 89%.
- Vaccinul previne, de asemenea, formarea verucilor la nivelul organelor genitale și laringelui, care apar într-o perioadă scurtă de timp după infectare.
Durata protecției oferite de vaccin
Vaccinarea este eficientă pentru o perioadă de cel puțin 15 ani, care este perioada de timp care a trecut de la prima utilizare a vaccinului. Studiile arată că femeile care au fost vaccinate cu 15 ani în urmă au încă niveluri de anticorpi care protejează împotriva virusului. Experții prevăd că vaccinul va oferi protecție pentru anii următori; eventual pe viață.
Procesul de vaccinare
Vaccinarea împotriva papilomavirusului se efectuează prin injectare intramusculară în zona umerilor, două sau trei porții timp de șase luni.
Vaccinarea HPV este recomandată băieților și fetelor cu vârsta cuprinsă între 9 și 26 de ani.
În cazuri speciale, la recomandarea medicului curant, este posibilă vaccinarea bărbaților și femeilor cu vârsta cuprinsă între 27-45 de ani.
Este important să vă vaccinați la vârsta școlară:
- Vaccinul nu vindecă bolile rezultate din infecția care a avut loc înainte de vaccinare și, prin urmare, este important să vă vaccinați înainte să apară riscul de infecție.
- Infecția cu papiloma virus este posibilă la primul contact sexual și, prin urmare, este important să vă vaccinați înainte de începerea activității sexuale.
- Cel mai bun răspuns imun se obține cu vaccinarea la vârsta școlară, în comparație cu vaccinarea la o vârstă mai înaintată.
Vaccinarea împotriva papilomavirusului HPV ca parte a programului de vaccinare în școli
- Începând cu anul școlar 2019-2020, băieții și fetele din clasa a VIII-a a școlii vor fi vaccinați cu vaccinul 9, în două porții cu un interval de șase luni.
- În anii trecuți s-au efectuat vaccinări: Din anul școlar 2015-2016 și până în anul școlar 2018-2019, băieții și fetele au fost vaccinați în clasa a VIII-a a școlii cu vaccinul 4. În anii școlari 2014-2015, fetele au fost vaccinate în clasa a VIII-a a școlii cu vaccinul 4. În 2013- În anul școlar 2014 fetele au fost vaccinate cu vaccinul Cervarix în clasa a VIII-a a școlii, iar fetele în clasa a IX-a la biroul de sănătate.
Vaccinarea băieților
Recomandarea de a vaccina băieții, nu doar fetele, urmează aceleași motive pentru care fetele sunt vaccinate:
- Pentru a proteja fetele și băieții de cancere și veruci genitale cauzate de un virus
- Pentru a preveni transmiterea de la persoană la persoană a virusului
Vaccinarea copiilor nevaccinați la școală
Recomandăm ca copiii care nu au fost vaccinați la școală să fie vaccinați împotriva HPV.
Ministerul Sănătății recomandă vaccinării fetelor născute în 1999 sau mai târziu și băieților născuți în 2002 sau mai târziu care nu și-au finalizat cursul complet de vaccinare.
- elevi de clasa a IX-a- Vaccinarea va fi efectuată de către furnizorii de servicii medicale pentru studenți la locul de reședință, gratuit.
- Elevii din clasa a 10-a și mai sus care au sub 18 ani– Vaccinarea se va efectua la Biroul de Sănătate al Ministerului Sănătății de la locul de reședință, gratuit.
- Peste 18 ani– te poți vaccina la casa de asigurări de sănătate, contra cost.
Copiii care au primit o singură doză de vaccin în clasa a 8-a ar trebui să primească o vaccinare suplimentară cu o a doua doză după cel puțin șase luni.
Copiii care primesc două doze în clasa a VIII-a într-o perioadă mai mică de cinci luni trebuie să primească o vaccinare suplimentară cu o a treia doză, la cel puțin 12 săptămâni după a doua doză.
Din clasa a 9-a și în sus, copiii nevaccinați sunt vaccinați prin administrarea a trei doze (în loc de două, deoarece răspunsul la vaccin este mai bun la o vârstă mai mică). Intervalul de timp recomandat între prima și a doua porție este de la una la două luni, iar între a doua și a treia porțiune este de cinci luni.
Se recomandă vaccinarea adulților cu vârsta de până la 26 de ani.
Adulții care au primit o doză de vaccin în trecut trebuie să suplimenteze vaccinarea în funcție de vârsta la momentul vaccinării.
Nu vaccinați în același timp cu alte vaccinări.
Nu este necesară verificarea infecției cu HPV înainte de vaccinare.
Siguranța vaccinurilor
Vaccinurile HPV conțin doar o înveliș goală a virusului și nu conțin materialul genetic (ADN) al virusului - prin urmare sunt sigure și nu există nicio posibilitate de infecție cu papilomavirusul HPV în timpul vaccinării.















